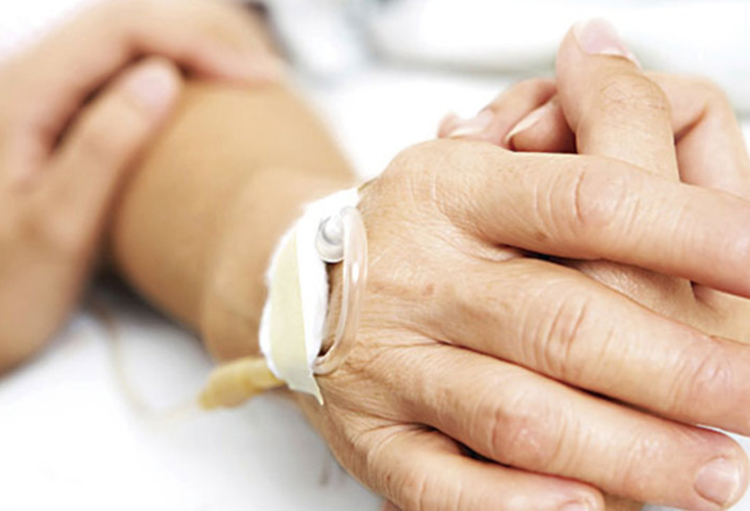
Wie om euthanasie vraagt in een woonzorgcentrum of ziekenhuis, botst nog geregeld op weerstand, ook na twintig jaar euthanasiewet. De Orde van Artsen stelt nochtans dat directies geen rol spelen bij een euthanasievraag en zich er niet tegen kunnen verzetten. Daarnaast blijft het begrip ‘voltooid leven’ discussies oproepen. Getuigenissen van drie huisartsen.
De Standaard brengt getuigenissen van Leif-artsen Frank Heyvaert en Gerlinde Wijns over de bemoeizucht van buitenaf. Maar ook De Correspondent liet de Rotterdamse huisarts Michelle Van Tongerloo ruim drie jaar geleden al getuigen over een spanningsveld dat zeer gelijkaardig is in Nederland, vooral dan als het gaat over het begrip ‘voltooid leven’.
De Antwerpse huisarts Frank Heyvaert vindt het schokkend dat bij een gevalsbespreking over een euthanasie-aanvraag van een 90-jarige bewoonster uit het WZC, de directie in 2021 mee aan tafel zat. “De euthanasiewet schrijft overleg met het verplegend team voor, maar de directeur maakt daarvan geen deel uit. Ook niet als hij of zij zelf arts of verpleegkundige is.”
Paternalisme niet alleen in katholieke instellingen
Ook de Orde van Artsen was hierover formeel. Ze oordeelde in maart 2022 dat artsen de directie van een zorginstelling niet mogen inlichten over een euthanasieverzoek van een bewoner of patiënt, noch over het verloop ervan. Directies hebben geen rol te spelen bij een vraag om euthanasie en kunnen zich niet tegen de uitvoering verzetten, aldus het advies. De arts moet zich immers houden aan zijn beroepsgeheim bij elke medische tussenkomst.
Dokter Heyvaert schenkt klare wijn: “De tijd dat directies met brede armen de deur versperden, is voorbij. Maar nogal wat directies en artsen geven liever een pilletje tegen depressie dan echt te luisteren naar wat bewoners of patiënten zeggen. Het gaat zeker niet alleen om katholieke instellingen, dit paternalisme is nog breed verspreid.”
Over een gelijkaardige casus getuigt in De Standaard eveneens Gerlinde Wijns, huisarts en Leif-arts in Antwerpen. Zij diende een klacht in bij het ethisch comité van een ziekenhuis, dat zogezegd 'een algemeen verbod op euthanasie' hanteerde. De euthanasievraag van een 90-jarige vrouw aan de huisarts werd er gecounterd door een assistente in opleiding die toch drie artsen inschakelde om zogenaamd een en ander uit te klaren. Een cardioloog en een psychiater gingen op de rem staan, waarna de huisarts zich terugtrok.
Positieve draai
Met enig uitstel kreeg de patiënte uiteindelijk toch thuis euthanasie nadat dr. Wijns en een andere huisarts haar verhaal beluisterd hadden. 'Boven op het lijden van patiënten wordt extra lijden gelegd, door de onkundigheid van artsen', luidt het verdict van dr. Wijns. Overigens leidde dat geval tot een positieve evolutie: het ziekenhuis besliste na klacht van dr. Wijns om alle artsen en verpleeg- en zorgkundigen de kans te bieden zich bij te scholen in kwesties rond het levenseinde.
De casus van dr. Heyvaert leverde eveneens een positief effect op, vermits de directie zich later niet meer bemoeide met het geval. Dokter Heyvaert neemt het Orde-advies nu wel mee naar andere woonzorgcentra: “Sommige directies argumenteren dat zij de plicht hebben om zorgzaam te zijn - alsof ingaan op een euthanasievraag niet zorgzaam zou zijn.”
Tijd om te luisteren
Tegelijk verduidelijkt Frank Heyvaert wel dat levensmoeheid op zich geen grond is voor euthanasie. Het komt erop aan om als arts de tijd te nemen om naar de vraag te luisteren en zich empathisch en begripvol op te stellen zodat dit onderscheid kan worden gemaakt.
Dat doet sterk denken aan de ervaringen van de Rotterdamse huisarts Michelle Van Tongerloo. Drie jaar geleden al verwoordde ze de knelpunten verhelderend in De Correspondent, onder de naam: “Ik ben huisarts en worstel met de dood op bestelling.” Haar standpunten zijn vandaag nog razend actueel.
Ze heeft het over het feit dat patiënten euthanasie als een gewone medische handeling zijn gaan zien. Of dat ze terughoudender is geworden nadat het openbaar ministerie besloot om vier euthanasiezaken te onderzoeken. “Zeggen dat je ‘klaar’ bent met leven is soms een noodkreet. Bewust of onbewust misschien zelfs een beetje manipulatief”, schrijft ze. Ze behandelt de existentiële kwestie die rijst bij de vraag wanneer een leven voltooid is. En ze geeft toe: “Voor goede palliatieve zorg heb ik te weinig tijd.”
Waarmee we weer zijn aanbeland bij de boodschap van dokter Heyvaert dat je als arts voldoende tijd moet nemen om naar dergelijke vragen te luisteren. Zelfs al heb je die tijd niet. Voordeel is gelukkig dat je als huisarts je patiënten kent en dus met enige voorsprong start om de oorzaak van bepaalde klachten en uitingen beter herkennen.